Tras varios años disfrutando del sexo con su marido, Amanda Parrish perdió repentinamente el deseo. “Yo amaba mucho a Ben, me atraía, teníamos una relación fantástica… No había ninguna razón para que desapareciera mi apetito sexual”, confiesa a Sinc. No se trataba de que tuviera problemas para excitarse; no deseaba hacerlo. “Es como beber café obligado, sin dejarte llevar por el olor que despierta tus sentidos y te incita a tomar una taza”, compara.
A la norteamericana, de 52 años, le diagnosticaron trastorno por deseo sexual hipoactivo, una dolencia que podría afectar a una de cada diez mujeres, según algunos estudios. En 2009, esperando en la consulta del médico, Parrish reparó en un folleto en el que invitaban a mujeres premenopáusicas con ese trastorno a participar en un ensayo clínico para probar la flibanserina, un fármaco que actúa a nivel molecular en el cerebro para despertar la libido.
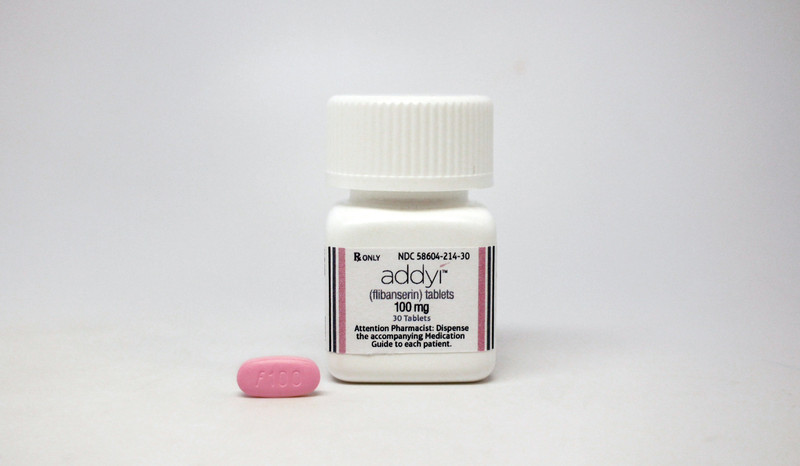
Ella es una de las 2.400 con el trastorno que participaron en el ensayo. Casi seis años más tarde, la Administración de Fármacos y Alimentos (FDA, por sus siglas en inglés) de EE UU aprobaba, hace solo unos días, la comercialización del fármaco, bautizado como Addyi, el primero dirigido a la salud sexual de la mujer y conocido como ‘viagra femenina’, que ha desarrollado Sprout Pharmaceuticals.
Pero la píldora, en este caso rosa, no tiene nada que ver con la pastilla azul. Actúan de forma totalmente diferente: Addyi, en las sustancias químicas claves del cerebro relacionadas con el deseo sexual (como la dopamina, la serotonina y la norepirefrina) y la viagra, en el flujo sanguíneo masculino para favorecer la erección.
La decisión del organismo regulador llega cargada de polémica. La píldora, concebida inicialmente como un antidepresivo, fue rechazada por la FDA en 2010 y 2013 porque en los ensayos no había demostrado que fuera eficaz, y ese precisamente es uno de sus puntos débiles. Solo un 10% de las participantes afirmó haber experimentado mejorías significativas, mientras que los encuentros sexuales satisfactorios pasaron, de media, de 0,5 a 1 al mes.
Además, el organismo advierte de los posibles efectos secundarios que lleva aparejados, como mareos, somnolencia, náuseas, fatiga, insomnio y sequedad bucal. El tratamiento consiste en una pastilla diaria a la hora de dormir, y podría haber complicaciones si la paciente bebe alcohol o si consume otros fármacos como anticonceptivos o antidepresivos, pues hay riesgo de hipotensión grave y síncope.
Por eso mismo, su aprobación está sujeta a una estrategia de evaluación de riesgos, que implica su venta bajo estricta prescripción médica y que los facultativos que la receten realicen un curso de capacitación previo. También las farmacias que la dispensen deberán estar certificadas y completar la capacitación correspondiente.
“Cuando una sustancia presentada como fármaco no es segura, es decir, sus efectos secundarios y perjuicios superan los beneficios, no se debería autorizar su uso”, opina Ana Belén Romero, directora médica de Eleana Sexólogos. Parrish asegura no haber presentado ninguna molestia durante los nueve meses que duró su tratamiento. Se tomaba la píldora antes de ir a dormir y, aunque bebe ocasionalmente, no tuvo problemas.
El peligro del sobrediagnóstico
Junto a los posibles efectos secundarios que acarrea y a sus modestas cifras de éxito en los ensayos clínicos, la píldora también ha sido criticada por dirigirse a un segmento de mujeres muy específico: premenopáusicas con el trastorno por deseo sexual hipoactivo, una dolencia que, según algunos expertos, se está medicalizando sin motivo.
Ray Moynihan, autor del libro Sex Lies and Pharmaceuticals (Mentiras del sexo y farmacéuticas), afirma que se está sobrediagnosticando a las mujeres con trastornos que no son tal, como el que trata Addyi. “Existe un riesgo real de que, cuando se empiece a comercializar, los altibajos comunes se confundan con síntomas de un trastorno médico y las mujeres sean etiquetadas con una condición que no les causaría realmente ningún daño”, alerta a Sinc.
Hace cuatro décadas que el deseo sexual hipoactivo está reconocido por diferentes expertos como disfunción sexual. La ‘biblia’ de la psiquiatría, el manual diagnóstico y estadístico de los trastornos mentales (DSM), lo recoge desde su tercera edición, en 1980, aunque entonces se denominaba deseo sexual inhibido.
La quinta versión, el DSM-5, ha reducido las cinco dolencias femeninas de la anterior edición a tres. Así, bajo el paraguas de trastorno de interés-excitación sexual femenino se agrupan el deseo sexual hipoactivo y el trastorno de excitación sexual femenino –incapacidad para lograr la excitación sexual o mantenerla hasta que termina el acto–.
“La razón de combinar ambos se debe a que las mujeres, con frecuencia, experimentan los dos juntos y tienen problemas para distinguir los síntomas de uno y otro”, comenta a Sinc Sheryl Kingsberg, jefa de medicina del comportamiento en el MacDonald Women’s Hospital (EE UU).
Pero un artículo firmado por Moynihan en el British Medical Journal revela otro motivo más tajante. “Ya no existe. No hay un trastorno del deseo”. Según el escritor, eso fue lo que le manifestó Cynthia Graham, miembro del equipo encargado de elaborar la quinta edición del DSM, refiriéndose al trastorno y a la decisión de eliminarlo como dolencia independiente.
Las principales críticas se basan en que no recoge la complejidad sexual femenina, aunque hay división de opiniones. “El deseo sexual hipoactivo es un trastorno real que sufren muchas mujeres. De hecho, es el primer motivo de consulta femenina en sexología”, asegura a Sinc Felipe Hurtado, presidente de la Asociación de Especialistas en Sexología.
Partidario de que la píldora llegue a aprobarse en España, el sexólogo admite que habrá que esperar a ver cómo son las experiencias de las usuarias para evaluar la verdadera eficacia y analizar los posibles efectos secundarios.
Un complejo puzle llamado deseo
Los otros dos trastornos sexuales femeninos incluidos en el DSM-5 son el orgásmico –ausencia o retraso del orgasmo– y el dolor genitourinario o trastorno de penetración, que engloba al vaginismo –contracción involuntaria de los músculos vaginales con la penetración– y a la dispareunia –coito doloroso–.
Algunos estudios realizados en EE UU calculan que alrededor del 40% de las mujeres registran problemas sexuales, y al 12% de ellas, esta situación les genera ansiedad. La pérdida del deseo sexual es un fenómeno frecuente en las consultas médicas y psicológicas, “uno de los grandes desconocidos de la sexología”, en palabras de Wulf H. Utian, presidente honorario de la Sociedad Norteamericana de Menopausia.
Pensemos en el deseo como un sofisticado puzle. Una pieza sería la dosis química, otra la anatómica, otra la cultural, otra la emocional, otra la neurológica… Y todas tienen que encajar. En el momento en que una falla, el puzle está incompleto. Así se sienten muchas mujeres con este tipo de trastornos, incompletas, sin una parte de sí mismas. “Es muy triste, vergonzoso y frustrante”, se lamenta Parrish.
Imágenes por resonancia magnética han mostrado que algunas diagnosticadas con trastorno de deseo sexual hipoactivo registran diferencias en el córtex prefrontal del cerebro. “El componente biológico del deseo se basa en factores neuroendocrinos, especialmente, en el equilibrio de la dopamina, la norepirefrina y la serotonina en el córtex prefrontal”, apunta Kingsberg.
Los expertos señalan que para tratar este tipo de dolencias es importante identificar la causa que las provoca y, a partir de ahí, personalizar el tratamiento a la medida de cada paciente, desde terapia individual, a terapia de pareja, pasando por un ajuste del tratamiento farmacológico, si es que la disfunción se debiera a una enfermedad previa.
En el caso masculino existen diferentes fármacos aprobados para tratar sus problemas sexuales. Addyi es el primero femenino. De ahí la campaña de Even the Score (con la farmacéutica Sprout entre sus patrocinadores) para que la FDA la aprobara. Otros colectivos de mujeres como National Women’s Health Network también abogan por medicamentos que mejoren la vida sexual femenina, pero que demuestren ser eficaces y sin efectos secundarios, algo que, a su juicio, Addyi no cumple.
(Laura Chaparro/SINC)